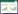虫螨腈又名溴虫腈,是一种能溶于有机溶剂,却难溶于水的新型吡咯类化合物,被世界卫生组织(WHO)定义为中度危险的杀虫剂[1]。因其具有杀虫、杀螨谱广、起效快及持效性久等优点,现已成为农作物防治虫害首选的杀虫剂之一。临床上虫螨腈中毒致死事件不断增加,且其中毒机制目前尚未完全明确和临床上无特效解毒剂,导致急诊医生在救治时面临巨大的挑战。毒死蜱又称氯吡硫磷、乐斯本,是一种中等毒性的有机磷农药[2]。虽然毒死蜱中毒机制明确,临床上也有特效解毒剂,但其救治成功率受多种因素的影响,包括中毒程度、救治时间、是否有并发症等。经查阅文献,关于虫螨腈和毒死蜱混合农药中毒救治的病例报道尚未检索到。因此对本院收治的1例急性虫螨腈和毒死蜱混合农药中毒救治病例进行总结,报告如下。
1 资料与方法 1.1 病例资料患者女性,45岁,农民,体重65 kg。2022-07-15日因“被发现呼之不应4 h”入院。患者4 h前(2022-07-15 17:10)被家属发现躺在床上,双手下垂,颜面及口唇发黑,伴口吐白沫,身旁可见大量呕吐物,屋内可见商标名为九净和斯速的两个空农药瓶,家属遂拨打120,120医生于2022-07-15 17:35赶至现场查体:患者双侧瞳孔呈针尖样,现场可嗅到刺鼻农药味,屋内可见商标名为九净和斯速的两个空农药瓶,分别是甲维•虫螨腈杀虫剂(甲氨基阿维菌素2%,虫螨腈10%)和毒死蜱(45%)两种农药。120医生初步诊断考虑为混合农药中毒,立即予以硫酸阿托品静脉推注送至当地医院就诊,于2022-07-15 18:08送至当地医院,当地医院接诊后查看患者状态为昏迷,叹气样呼吸,立即气管插管、呼吸机辅助通气,并继续给予硫酸阿托品(共34 mg)、碘解磷定500 mg,呋塞米20 mg后患者病情仍未改善,为求进一步诊治遂呼120救护车于2022-07-15 21:20转至本院急诊科抢救。患者的既往史、家族史、个人史、过敏史均无特殊。本病例报道已获患者及家属知情同意。
入室查体,体温36.2℃,心率130次/ min,呼吸31次/min,血压91/52 mmHg(1 mmHg=0.133 kPa),SpO2 67%(吸氧浓度100%),昏迷、气管插管状态,门齿距离15 cm,口中可见大量白色泡沫、可闻及刺鼻农药味,四肢湿冷冰凉,呼吸急促,双侧瞳孔等大等圆,直径1.5 mm,对光反射迟钝,双肺呼吸音粗,双肺可闻及满布湿啰音,心律齐,未闻及杂音;腹平坦,腹肌软,压腹无痛苦表情,余查体不配合。中毒严重程度评分:3分,为重度。
入院初步诊断:(1)急性混合农药中毒(甲维虫螨腈、毒死蜱);(2)呼吸衰竭气管插管术后;(3)休克;(4)肺部感染(吸入性肺炎)。
入院后立即在喉镜下更换气管导管,并继续予以硫酸阿托品静脉推注以尽快达到阿托品化、胆碱酯酶复能剂(碘解磷定)、加强补液等对症支持治疗。因患者具体服毒时间及具体服毒剂量家属不详,酌情予以床旁洗胃2次(洗胃液为温水,每次洗胃10 000 mL,两次洗胃间隔8 h;洗胃停止指征如下:①床旁未闻及刺鼻农药味;②洗胃液清澈、无味),洗胃后予以20%甘露醇+活性炭30 g注入胃管导泻;并在患者入院2 h、4 h给予血液灌流各1次(珠海健帆生物HA330型一次性血液灌流器2个),入院29 h后床旁行连续性肾脏替代(continuous renal replacement therapy, CRRT)治疗,仪器(型号:金宝Prismaflex M150set,法国Gambro公司)模式设置为连续性静脉-静脉血液滤过(continuous veno-venous hemofiltration, CVVH),共更换2次滤器,总治疗时间62 h。期间并在超声引导下留置右侧锁骨下静脉予以补液,右侧桡动脉置管予以监测有创血压及心功能。入院期间总治疗方案为脱净污染衣物、擦拭污染皮肤黏膜及头发,洗胃导泻灌肠,呼吸机辅助通气,血液净化,阿托品控制胆碱能样症状,碘解磷定恢复胆碱酯酶,去甲肾上腺素升压,甘露醇、甘油果糖等脱水降颅压,乙酰半胱氨酸、维生素C等抗氧化,脂肪乳吸附和营养支持,抗感染,补液,维持水电解质平衡等对症支持治疗后患者于入院第24天病情好转出院。
1.2 病情变化及治疗经过患者入院1 h后患者经大量补液后血压仍低,为85/50 mmHg,立即加用去甲肾上腺素升压,根据血压调整其用量。入院8 h患者出现高热,最高体温可达41℃,住院期间持续间断出现发热,体温波动在37.4~41℃,立即予以冰毯、常规退烧药后效果不佳,高热考虑与甲维虫螨腈有关,但易不能排外胆碱酯酶复能剂和感染引起高热。患者入院中毒严重程度评分为3分、重度,且服服毒剂量大和服毒时间不详,有尽早行血液净化的指征,减少毒物继续吸收和促进毒物的排泄。入院16 h后准备床旁行CRRT-CVVH时发现患者全身多处渗血(口腔、胃内容物、鼻、右锁骨下静脉、右侧股静脉),复查凝血四项:凝血酶原时间(prothrombin time, PT)15.3 s,部分活化凝血酶酶原时间(activated partial thromboplastin time, APTT)34 s,凝血酶时间(thrombin time, TT)26.5 s;血常规:血小板(Platelet,PLT)16×109 /L,立即予以申请单采PLT及新鲜冰冻血浆输注,并暂缓床旁CRRT-CVVH。入院17 h患者气管导管可见粉红色泡沫痰、氧饱和度下降及双肺可闻及满布湿啰音,考虑阿托品不足,立即追加阿托品后患者病情无改善,心率仍持续增快,为窦性心动过速,气管导管仍持续见粉红色泡沫痰,当时急查N末端B型利钠肽前体(N-terminal pro-B-type natriuretic peptide, NT-proBNP)为8 481 ng/L,并立即调整治疗方案,加用呋塞米利尿、西地兰强心、氨茶碱平喘后患者病情较前改善,心率较前下降,气管导管粉红色泡沫痰逐渐消失,考虑急性混合农药中毒引起中毒性心肌损伤后致急性左心衰竭的发生。入院29 h后予以床旁CRRT-CVVH治疗,期间更换2次滤器,总治疗时间62 h。入院72 h患者病情较前改善,停用去甲肾上腺素,但患者出现双下肢及口周出现不自主抖动,同时颜面部可见出汗,考虑为毒死蜱所致的烟碱样症状和毒蕈碱样症状,但也不排外甲维虫螨腈引起迟发型毒性反应所致抽搐和出汗。入院96 h停用镇静镇痛药物后患者可简单完成部分指令动作。入院168 h后患者病情改善,意识恢复,能完成指令动作,但多次尝试T管试验失败,考虑甲为虫螨腈引起肌麻痹可能,但也不排外长时间插管所致呼吸机疲劳及肺部感染加重有关,后期加强营养支持,并继续呼吸机辅助通气。入院254 h后耳鼻喉科医生床旁气管切开,继续呼吸机辅助通气治疗。在入院288 h后患者收住本院急诊重症监护室继续治疗。入急诊监护室144 h(入院408 h)后患者脱机拔出气管套管成功,于154 h(入院418 h)后转至急诊普通病房,于278 h(入院552 h)后患者病情好转从本院急诊普通病房出院,出院时患者精神、饮食可,但患者反应迟钝,记忆力、计算力差,定向力无障碍。
1.3 随访患者出院后第7天、第28天、第84天、第168天通过电话随访患者在当地医院复诊情况回示:实验室检查无异常,患者生活能自理,但反应仍迟钝,记忆力、计算力较出院时改善不明显,定向力无障碍。
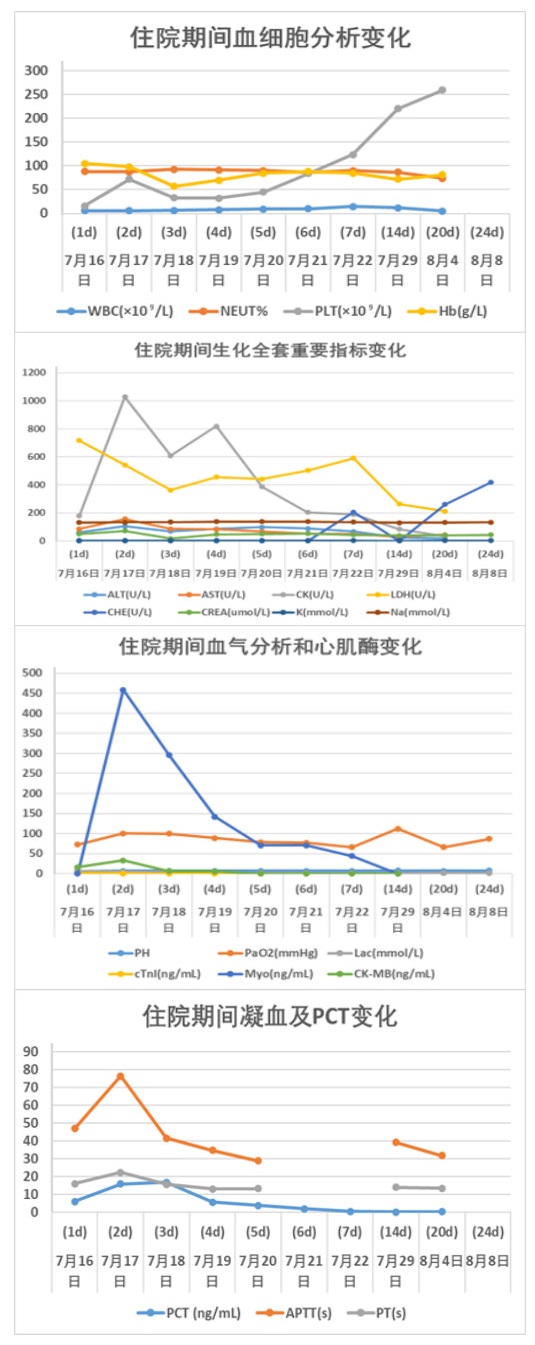
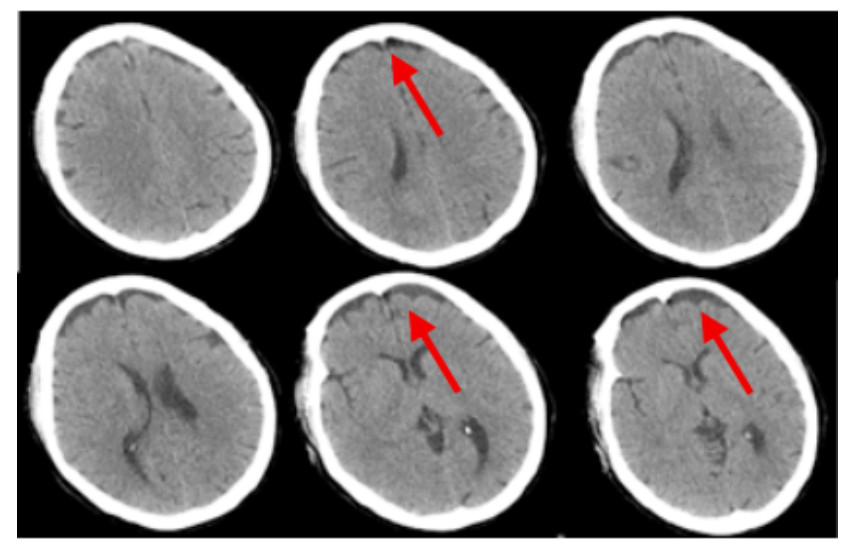
2 结果入院时实验室查急诊血清胆碱酯酶(cholinesterase, ChE):小于196 U/L。血常规:白细胞(white blood cell, WBC)9.24×109/L,中性粒细胞百分比(neutrophil, NEUT%)88.3%,PLT 230×109 /L,红细胞(red blood cell, RBC) 4.08×109/L血红蛋白(hemoglobin, Hb)128 g/L。动脉血气分析:酸碱度(potential of hydrogen, pH)7.247,二氧化碳分压(partial pressure of carbon dioxide, PCO2)30.2 mmHg,氧分压(partial pressure of oxygen, PaO2)93.8 mmHg(呼吸机辅助通气下吸氧浓度为50%),氧合指数284.3%,血钠(Na+) 141.1 mmol/L,血钾(K+) 3.25 mmol/L,乳酸(lactic acid, Lac)8.35 mmol/L,血糖16.05 mmol/L,碳酸氢根12.8 mmol/L,碱剩余-13.2 mmol/L。床旁快速心肌酶:心脏特异性肌钙蛋白Ⅰ(cardiac troponin, cTnⅠ)0.17 ng/mL,肌红蛋白(myoglobin, Myo)123.6 ng/mL,肌酸激酶同工酶(creatine kinase, myocardial-type, CK-MB)17.83 ng/mL。床旁NT-proBNP: 106 ng/L,肝功能:天门冬氨酸氨基转移酶(aspartate aminotransferase, AST)162 U/L,丙氨酸氨基转移酶(alanine aminotransferase, ALT)86 U/L,肌酸激酶196 U/L,乳酸脱氢酶(lactate dehydrogenase, LDH)302 U/L。肾功能:肌酐(creatinine, CREA)104 μmol/L,尿素氮4.84 mmol/L。凝血常规:PT 12.9 s,APTT 34.7 s。新冠病毒抗体阴性。急性感染三项:白介素6 1 148.0 pg/mL,降钙素原(procalcitonin, PCT)0.688 ng/mL,超敏C反应蛋白0.78 mg/L。后期上述指标变化见图 1。床旁胸片显示,(1)双肺纹理增多、增粗、模糊,双肺感染可能;(2)左侧胸腔少量积液可能。见图 2。住院期间讨论CT示:硬膜下积液,见图 3。
|
| 图 1 患者住院期间主要实验室检查结果 |
|
|
|
| 注:A: 2022-07-16床旁胸片示双肺纹理增多;B:2022-07-18床旁胸片示双肺感染,间质性肺水肿可能;C:2022-07-19床旁胸片示双肺感染;D:2022-07-21胸部CT示①双肺感染、间质性肺水肿可能;②右肺上中叶及左肺上叶结节状模糊影,炎性可能,请复查;③双侧胸腔积液,双肺下叶部分不张;E:2022-07-24胸部CT示对比2022-07-21①双肺散多发感染,双肺散在肺组织不张、部分实变,大致同前;②间质性肺水肿,较前加重。③双侧胸腔少量积液,大致同前;F:2022-07-26胸部CT示对比2022-07-24 CT,①双肺散多发感染,双肺散在肺组织不张、部分实变,同前;②间质性肺水肿,同前;③右肺上叶尖段磨玻璃结节,建议复查;④双肺上叶、右肺下叶多发实性结节,考虑炎性,建议复查;⑤双侧胸腔少量积液,较前减少;G:2022-07-29床旁胸片示双肺散在多发感染;H:2022-08-01对比2022-07-26 CT:①双肺散多发感染,双肺散在肺组织不张、部分实变,较前稍减轻;②间质性肺水肿较前减轻 图 2 患者住院期间肺部主要影像学变化 |
|
|
|
| 注:2022-07-21头颅CT示硬膜下积液,如红色箭头所示 图 3 患者住院期间头颅CT结果 |
|
|
虫螨腈是一种新型广谱杀虫农药,为吡咯类化合物,分子式为C15 H11 BrClF3 N2O,相对分子质量为407.62,其在农药市场上有多种剂型和混合剂型存在,临床中常见的混合农药包括甲维•虫螨腈、虫螨•茚虫威、虫螨腈•噻虫胺、虱脲•虫螨腈等[3]。而本例报道患者所服用的是混合制剂型甲维•虫螨腈,其成分为甲氨基阿维菌素2%和虫螨腈10%混合而成。虫螨腈为中等毒性,但报道人口服10%虫螨腈悬浮液5 mL可致死[4],口服10%虫螨腈10 mL可引起中枢神经系统损害[5],且虫螨腈总体病死率可达83.3% [6]。目前关于虫螨腈的中毒机制尚未完全明确。部分研究显示,虫螨腈属于弱酸质子型氧化磷酸化解偶联剂[7-8],认为其中毒的主要机制是氧化磷酸化解偶联效应阻断氧化呼吸链电子传递和三磷酸腺苷生成障碍导致的多器官多系统损伤[9-11]。据相关病例报道[7]虫螨腈中毒早期无特异性临床表现,可有消化道症状(如恶心、呕吐、腹痛),呼吸道症状(咽痛、咽部异物感、咳嗽)和神经学统症状(如头晕)。而在虫螨腈中毒晚期(5~7 d)可出现迟发性的毒性反应,主要表现为出汗或大汗、呼吸急促、高热、肌痛、肌麻痹、视力损害,甚至意识障碍、抽搐,最终导致呼吸循环衰竭、心脏骤停[9, 12-13]。
毒死蜱属于有机磷农药中的一种,其中毒机制可特异性抑制神经突触和神经肌肉接头处乙酰胆碱酯酶(acetylcholinesterase, AChE)的活性, 并抑制乙酰胆碱(acetylcholine, ACh)释放, 导致ACh量蓄积[2],继而引起胆碱能危象, 包括毒蕈碱样症状、烟碱样症状以及中枢神经系统中毒症状。毒死蜱由于化学结构和毒理学特性不同,其抑制ChE的作用更加强,ChE活力恢复能力差,往往出院时ChE仍不能恢复至正常水平[14]。因毒死蜱临床症状相对较轻,且有特效解毒剂的应用,导致死亡病例相对较少。本病例报道的患者出院时ChE仍小于30%(419/4 650),但患者的临床症状已好转,出现其与血浆ChE恢复情况存在着不平行的关系,这与其文献研究显示相符[15-16]。因此对毒死蜱中毒应客观评价血浆ChE活力的临床意义。此外,本例检测的是血清ChE活力而非血浆ChE活力,可能在检测上存在一定的偏失性,导致其与患者病情严重度不平行。
结合前期所阐述,回顾本病例报道患者是服甲维虫螨腈和毒死蜱混合农药中毒入院。两种农药均为中等毒性的杀虫剂,均具有相对分子质量小、脂溶性高的特点;但两者的中毒机制、临床表现却截然不同,且前者无特效解毒剂和病死率极高,人口服5~10 mL可能存在死亡的风险[4-5],这就大大增加了急诊医生在救治两种混合农药中毒时的难度。
因此,笔者对本病例甲维虫螨腈和毒死蜱混合农药中毒的救治成功经验进行分析与总结:⑴减少毒物的吸收:本患者送至我院时已长达4 h,依然可闻及刺鼻农药味,且患者具体服用甲维虫螨腈和毒死蜱的剂量和时间不详,我们根据急性中毒的治疗原则,给予患者床旁清水洗胃2次,每次洗胃10 000 mL,两次洗胃间隔8 h,洗胃后未闻及刺鼻农药味和洗胃液已清澈无未,予以暂停洗胃。此外,洗胃后均给予20%甘露醇+活性炭30 g注入胃管导泻,同时并嘱患者家属给患者擦洗全身(包括头发)并更换干净衣服。⑵促进毒物排泄:除补液利尿外,应尽早血液净化,首选血液灌流[3],也可血液灌流联合其他血液净化方式是虫螨腈中毒救治成功的重要手段[10, 13, 17],但目前无大样本研究数据支持。本患者分别在入院2 h、4 h行血液灌流2次,入院29 h行床旁CRRT-CVVH治疗,期间更换2次滤器,总共治疗62 h,这与孟娜等[18]的研究一致。患者床旁CRRT上机时间稍延迟,分析其原因是因患者在行血液灌流6 h后出现全身多处渗血,且患者血小板较入院时明显下降,凝血四项出现异常,考虑可能与血液灌流时使用肝衰泡灌、低分子肝素抗凝时剂量过大有关,但也不排外中毒所致多器官损伤引起出凝血机制异常。⑶药物治疗:有特效解毒剂的农药尽量早期足疗程足剂量使用,然后根据其中毒机制选用特定有用的药物治疗。本患者服用的毒死蜱为有机磷农药,且本患者所服两种农药均为脂溶性,我们早期就给予脂肪乳吸附治疗是有效的。但Furubeppu团队[19]在虫螨腈中毒患者中应用脂肪乳后未能遏制患者病情进展,而脂肪乳应用在犬虫螨腈中毒[20]和人毒死蜱中毒[21]上是可以遏制病情进展的。除此之外,本例患者早期还应用了乙酰半胱氨酸、维生素抗氧化,给细胞提供一定的保护作用,与Chomin等[22]研究一致,且指南共识也推荐[3]。⑷其他对症支持治疗:综合治疗很重要,如出现发热,予以物理降温、冰毯、退烧药等使用;昏迷患者应早期给予甘露醇/甘油果糖脱水降颅压,控制脑水肿;出现呼吸循环衰竭,予以呼吸机辅助通气以及补液、升压药物的应用。本患者入院8 h就出现高热,体温高达41℃,且住院期间持续存在发热,体温波动在37.4~41.5℃,当时PCT、WBC、NEUT%均升高,考虑住院期间持续间断发热可能与与使用解毒剂肟类复能剂(碘解磷定)、甲维虫螨腈中毒本身和感染三方面因素有关。因此大大增加了治疗者判断与评估病情的难度,同时也是对主管医生的挑战,在这样的情况下治疗者需要对到底是哪种因素所致高热而作出准确判断。另外本患者被发现时就已经出现意识障碍,而虫螨腈中毒和重度毒死蜱中毒均会引起意识障碍,这就需要治疗者综合考虑、综合治疗,入院后救治团队立即给予甘露醇、甘油果糖脱水降颅压治疗对脑组织进行保护,在本患者的治疗是有效的。除此之外,本患者在入院72 h后双下肢及口周出现不自主抖动,同时颜面部可见出汗,考虑为毒死蜱所致的烟碱样症状和毒蕈碱样症状,但也不排除甲维•虫螨腈引起迟发型毒性反应所致抽搐和出汗[17]。有报道[3]虫螨腈中毒可致头颅MRI异常,主要为脑白质病变或脱髓鞘病变。遗憾的是本文所报道患者住院期间未进一步完善头颅MRI检查,期间仅在入院140 h(第6天)外出完善头颅CT一次后示双额部颅骨下条片状液体密度影,考虑硬膜下积液(见图 3),后期就未予重视及复查。分析其主要的原因是笔者对甲维虫螨腈中毒所致的迟发型毒性反应(神经系统症状)认识不够充分,且在治疗期间治疗团队大部分时间可能关注在毒死蜱中毒时解毒药的应用是否足量,而忽略了虫螨腈所致的迟发型毒性反应的严重性。
综上所述,急性甲维•虫螨腈和毒死蜱混合农药中毒救治难度系数大,尤其是虫螨腈为中等毒性,尚无特效解毒剂,病死率极高。本患者经过洗胃、血液净化、脂肪乳吸附、呼吸循环支持、抗氧化、抗感染、保护脑及心脏等重要脏器功能等综合治疗,临床症状得以缓解。值得注意的是,有明确农药中毒接触史的患者且无特效解毒剂,应尽早进行血液净化治疗,可能在改善患者的预后有一定的作用。本病例救治的不足之处是未开展毒物监测,仅依据家属提供的服毒接触史确诊患者,分析原因是本院中毒中心开展毒物监测的种类有限,期待后期开展能更多种类的毒物监测,为临床医生提供精准的数据支持。
利益冲突 所有作者声明无利益冲突
| [1] | World Health Organization. The WHO recommended classification of pesticides by hazard and guidelines to classification 2019[EB/OL]. Geneva: World Health Organization, 2020. |
| [2] | 张明浩, 付国强, 田小溪, 等. 急性毒死蜱中毒诊治进展[J]. 医学综述, 2019, 25(4): 763-768. DOI:10.3969/j.issn.1006-2084.2019.04.026 |
| [3] | 中国医师协会急诊医师分会, 中国急诊专科医联体, 北京急诊医学学会, 等. 急性虫螨腈中毒诊治中国专家共识[J]. 中华急诊医学杂志, 2025, 34(4): 497-505. DOI:10.3760/cma.j.issn.1671-0282.2025.04.006 |
| [4] | 宫玉, 孟庆冰, 刘亮, 等. 警惕高致死性杀虫剂虫螨腈中毒(附四例病例及文献复习)[J]. 中华劳动卫生职业病杂志, 2021, 39(9): 689-693. DOI:10.3760/cma.j.cn121094-20210513-00251 |
| [5] | Qiu C, Sun H, Xiao H, et al. Clinical and ct manifestations of delayed toxic encephalopathy caused by low-dose chlorfenapyr poisoning: a case report[J]. J Clin Toxicol, 2020, 10(7): 1000464. DOI:10.4172/2161-0495.1000464 |
| [6] | 程岳雷, 赵云来, 李连祥, 等. 急性虫螨腈中毒基本救治通则及探讨[J]. 中国急救医学, 2023, 43(6): 497-504. DOI:10.3969/j.issn.1002-1949.2023.06.013 |
| [7] | Han SK, Yeom SR, Lee SH, et al. A fatal case of chlorfenapyr poisoning following dermal exposure[J]. Hong Kong J Emerg Med, 2019, 26(6): 375-378. DOI:10.1177/1024907918782065 |
| [8] | 张洪鑫, 宫玉, 孟娜, 等. 氧化磷酸化解偶联剂中毒临床诊治进展[J]. 中华急诊医学杂志, 2023, 32(3): 438-443. DOI:10.3760/cma.j.issn.1671-0282.2023.03.033 |
| [9] | Zhang SY, Deng YX, Gao Y. Malignant hyperthermia-like syndrome in acute chlorfenapyr poisoning - A case report[J]. Heliyon, 2022, 8(8): e10051. DOI:10.1016/j.heliyon.2022.e10051 |
| [10] | 孙虹, 邱云, 谢守祥, 等. 急性甲维虫螨腈中毒救治成功1例[J]. 中华急诊医学杂志, 2023, 32(8): 1111-1112. DOI:10.3760/cma.j.issn.1671-0282.2023.08.019 |
| [11] | Kim IS, Kim JH, Bin Kim J, et al. Chlorfenapyr intoxication manifested by extensive leukoencephalomyelopathy[J]. J Korean Neurol Assoc, 2018, 36(4): 390-392. DOI:10.17340/jkna.2018.4.28 |
| [12] | 李田, 苗俊东, 张再伟. 虫螨腈中毒诱发急性心肌损伤合并窦性停搏一例[J]. 中国循环杂志, 2020, 35(2): 198-200. DOI:10.3969/j.issn.1000-3614.2020.02.017 |
| [13] | Cheng J, Chen YL, Wang WD, et al. Chlorfenapyr poisoning: mechanisms, clinical presentations, and treatment strategies[J]. World J Emerg Med, 2024, 15(3): 214-219. DOI:10.5847/wjem.j.1920-8642.2024.046 |
| [14] | 尼慕荣. 新疗法治疗急性有机磷农药中毒444例临床分析[D]. 石家庄: 河北医科大学, 2022. |
| [15] | 韩小年. 抢救急性毒死蜱中毒30例的治疗体会[J]. 内科急危重症杂志, 2017, 23(1): 70-71. DOI:10.11768/nkjwzzzz20170124 |
| [16] | 冉素平. 急性有机磷农药中毒患者血清胆碱酯酶活力与病情严重程度相关性分析[D]. 武汉: 华中科技大学, 2016. |
| [17] | 王逸平, 陈隆望, 赵光举, 等. 8例急性虫螨腈中毒的病例分析[J]. 中华劳动卫生职业病杂志, 2025, 43(1): 72-74. DOI:10.3760/cma.j.cn121094-20240306-00086 |
| [18] | 孟娜, 宫玉, 靳英利, 等. 血液净化对虫螨腈清除效果的研究(附1例分析)[J]. 中华劳动卫生职业病杂志, 2023, 41(11): 840-843. DOI:10.3760/cma.j.cn121094-20230328-00098 |
| [19] | Furubeppu H, Yasuda T, Futatsuki T, et al. Fatal chlorfenapyr poisoning: A case report[J]. Jpn J Clin Toxicol, 2017, 30: 379-382. |
| [20] | Davy RB, Campos S, Lynch AM. Acute chlorfenapyr toxicity in 3 dogs from a single household[J]. J Vet Emerg Crit Care, 2019, 29(6): 686-689. DOI:10.1111/vec.12894 |
| [21] | 蒋雄, 彭俊, 黄益. 20%脂肪乳静脉滴注联合血液净化救治有机磷农药中毒的临床效果[J]. 中国急救复苏与灾害医学杂志, 2024, 19(6): 752-755. |
| [22] | Chomin J, Heuser W, Nogar J, et al. Delayed hyperthermia from chlorfenapyr overdose[J]. Am J Emerg Med, 2018, 36(11): 2129.e1-2129.e2. DOI:10.1016/j.ajem.2018.05.035 |
 2026, Vol. 35
2026, Vol. 35