敌草快和百草枯自上市以来在世界范围内被广泛应用[1-2],尽管敌草快和百草枯被认为可安全用于农业,但急性中毒均可引起患者严重脏器损害,目前尚无有效治疗手段,病死率分别高达50%~70%和20%~60%[3-4]。目前,部分敌草快农药瓶上标注的成分并不可靠,对市场检测敌草快农药时发现其中掺有约10%~30%含量的百草枯成分,导致临床实践中急性敌草快混合百草枯中毒(acute diquat mixed with paraquat poisoning, ADPP)患者日益增多,本急诊中心5年内收治的114例标注为敌草快中毒的患者中,81例同时检测出敌草快和百草枯成分,占比达71%。回顾性分析结果显示,31例DQ混合PQ中毒中有25例死亡,病死率高达80.65%,混合中毒患者器官功能不全个数、入院中毒严重度(PSS)评分和APACHEⅡ评分明显高于PQ组和DQ组(P < 0.05);其中混合组主要损伤器官为肠道、肾脏、肝脏、肺脏和神经系统,各器官发生损伤比例均高于单一中毒组[5],上述结果提示,敌草快合并百草枯中毒由于毒性叠加或协同作用,其临床复杂性及严重程度明显高于单一中毒。目前缺乏ADPP的文献资料,更无临床救治规范或共识。基于国内外最新研究证据和现有专家共识,我们提出治疗ADPP的“3T”诊治方案,旨在为急诊医护人员提供ADPP救治诊疗参考,为后续相关共识或指南的制订提供依据,以提高急性敌草快混合百草枯中毒患者救治成功率。
1 敌草快和百草枯毒代动力学及中毒机制 1.1 敌草快和百草枯的毒代动力学敌草快与百草枯结构相似,主要口服吸收进入人体。百草枯通常在0.5~4.0 h内血浆浓度达到峰值[3, 6],在15~24 h后开始缓慢下降[7],主要分布肺部,在体内基本呈游离态,主要经肾排出。敌草快在胃肠道吸收后主要分布肝脏和肾脏,主要通过肾脏途径清除,大部分可在48 h内随尿液排出体外[8-9]。目前尚缺乏关于敌草快混合百草枯中毒的毒代动力学研究,列举2例ADPP患者血浆敌草快和百草枯浓度结果以作参考。案例1[10]:男性,19岁,经口摄入敌草快约50 mL(25%敌草快水剂),服毒7.5 h后检测血浆百草枯和敌草快浓度分别为367 ng/mL和649 ng/mL。案例2[11]:女性,27岁,经口摄入敌草快200 mL(敌草快水剂300 g/L,有效成分10%),服毒6 h后检测血浆敌草快和百草枯浓度分别为7 979.26 ng/mL和539.17 ng/mL。百草枯和敌草快毒代动力学情况见表 1。
| 农药种类 | 吸收 | 主要分布 | 代谢 | 排泄 |
| 百草枯 | 消化道(主要)、皮肤、呼吸道0.5~4.0 h血浆浓度可达到峰值 | 肺是富集百草枯最多的器官 | 血浆蛋白结合低,体内基本不代谢 | 吸收入血的24 h内由尿液排出,部分未吸收的经过粪便排除 |
| 敌草快 | 消化道(主要)、皮肤、呼吸道2 h血浆浓度可达到峰值 | 迅速分布于全身 | 通过吡啶环氧化为毒性较小的单和双吡酮衍生物进行代谢 | 主要经过粪便排出,吸收入血的48 h内由尿液排出 |
敌草快与百草枯中毒机制复杂,主要通过氧化应激造成机体损害[6, 8, 12]。敌草快和百草枯均可通过细胞内的氧化还原反应产生活性氧和活性氮,进一步使细胞功能障碍[13-14]。除氧化应激外,百草枯的损伤机制还涉及线粒体损伤、免疫和炎症失衡、DNA损伤及细胞凋亡等[15]。敌草快和百草枯均表现出显著的肾毒性,百草枯中毒引起肾脏近端小管细胞发生脂质过氧化,中毒后缺血-再灌注产生大量自由基导致细胞变性、坏死造成肾毒性[16-17]。敌草快中毒可引起大鼠肾组织炎症细胞浸润及肾小管坏死[18]。在神经系统损伤方面,两者均对神经细胞有直接毒性并造成轴突变性,尤其是敌草快[19]。体外实验显示,与百草枯相比,敌草快对SH-SY5Y细胞系和中脑神经元表现出更强的细胞毒性[20]。动物试验表明大脑多巴胺能细胞变性,导致多巴胺摄取能力下降超80%[21]。至今尚缺乏敌草快混合百草枯中毒的中毒机制研究,其潜在的叠加或协同毒性作用机制尚待进一步阐明。
2 临床表现ADPP较单一中毒具有更高的脏器损伤发生率,病情更加严重。脏器损伤常累及肠道、肾脏、肝脏、肺脏和神经系统,后期出现持续抽搐、昏迷、代谢性酸中毒,最终因中枢性呼吸循环衰竭死亡[5, 8, 11, 22]。
2.1 肾脏敌草快和百草枯主要经肾排泄,急性肾损伤是敌草快、百草枯中毒常见并发症之一,一般是最早出现损伤的脏器。敌草快混合百草枯中毒较单一中毒更易引起肾脏损伤,主要表现为少尿、无尿、氮质血症、蛋白尿、血尿、急性肾功能损伤(acute kidney injury, AKI)[8, 23-24]。回顾性研究显示,57例ADPP患者中50例患者发生急性肾损伤,发生率为87.72%,显著高于88例PQ中毒AKI发生率53.41%和28例DQ中毒AKI发生率50%。不同AKI分级混合中毒患者死亡例数如下:AKI 1级14例(28%)、2级17例(34%)、3级19例(38%),40例(80%)[8, 23, 24]。
2.2 中枢神经系统敌草快神经毒性显著,百草枯的神经毒性见于严重中毒患者。相较于单一中毒,ADPP患者中枢神经系统损伤更为常见且程度更加严重,表现为烦躁不安、抽搐、谵妄、嗜睡、昏迷等,严重者可出现持续抽搐,并于3~4 d内迅速死亡[11, 25-27]。中枢神经系统损害的常见累及部位包括脑桥、中脑、基底节和丘脑等区域,可出现脑水肿、脑干梗死或出血[11, 28-30]。研究纳入81混合中毒患者,42例(51.9%)患者出现中枢神经系统损害,表现为谵妄、嗜睡、烦躁不安、抽搐及昏迷。头颅MRI可见丘脑、基底节区、小脑半球、桥脑出现水肿、脱髓鞘改变,表现为T1WI低信号,T2WI、T2-FLAIR和弥散加权成像(DWI)高信号[11]。
2.3 消化系统敌草快和百草枯有较强的腐蚀性,对口腔及消化道黏膜造成直接损伤,可致口腔疼痛、咽部疼痛、恶心呕吐及腹痛等症状,严重者可并发食管和胃穿孔[3, 4, 31-32]。除上述症状外,两者混合中毒还可引起胰腺损伤,表现为腹痛,并伴有淀粉酶和脂肪酶水平的升高[22]。敌草快混合百草枯中毒可导致严重的肝脏损伤,早期可出现黄疸、血清转氨酶升高,严重者可发展为急性肝衰竭。
2.4 呼吸系统肺脏是百草枯中毒的主要靶器官之一,早期可出现急性肺损伤,表现为胸闷、气短、呼吸困难等。在未吸氧状态下,患者动脉血氧分压可出现进行性下降[10, 33],严重患者可迅速进展为急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS),后期出现肺纤维化[34-35]。与百草枯不同,敌草快中毒缺乏明确的肺纤维化证据,肺水肿较少见,严重中毒患者病程后期多出现中枢性呼吸衰竭。多数ADPP患者主要摄入毒物为敌草快,其中的百草枯成分早期即可对肺部造成损害,而无呼吸系统损伤表现,肺部CT也可能无特异性改变,大剂量混合中毒患者可出现ARDS和中枢性呼吸衰竭。
2.5 循环系统百草枯可造成心脏自主神经失衡,损害心功能并导致中毒性心肌炎,出现急性循坏衰竭[36],急性敌草快混合百草枯中毒循环系统损伤更常见,表现为心悸、胸闷、血压下降、心电图ST-T异常和T波、U波改变等,严重者可致循环衰竭,甚至发生猝死[37]。
3 早期诊断与病情评估根据患者接触史和临床表现,服用标注为敌草快的中毒患者应高度怀疑敌草快混合百草枯中毒,特别是出现与临床特征不相符的肺部损伤或快速进展的多脏器衰竭时。ADPP明确诊断依赖于毒物检测。通过对血液、尿液、胃内容物及残留毒物采用高效液相色谱法、高效液相色谱-质谱联用等方法检测可明确诊断、判断预后及指导治疗。因此,对于疑似联吡啶类除草剂中毒患者,入院后应尽早留取血液或尿液样本检测敌草快、百草枯浓度。需要注意的是,碳酸氢钠/连二亚硫酸盐实验的快速检测可能出现颜色叠加而判读困难,造成漏诊或误判。
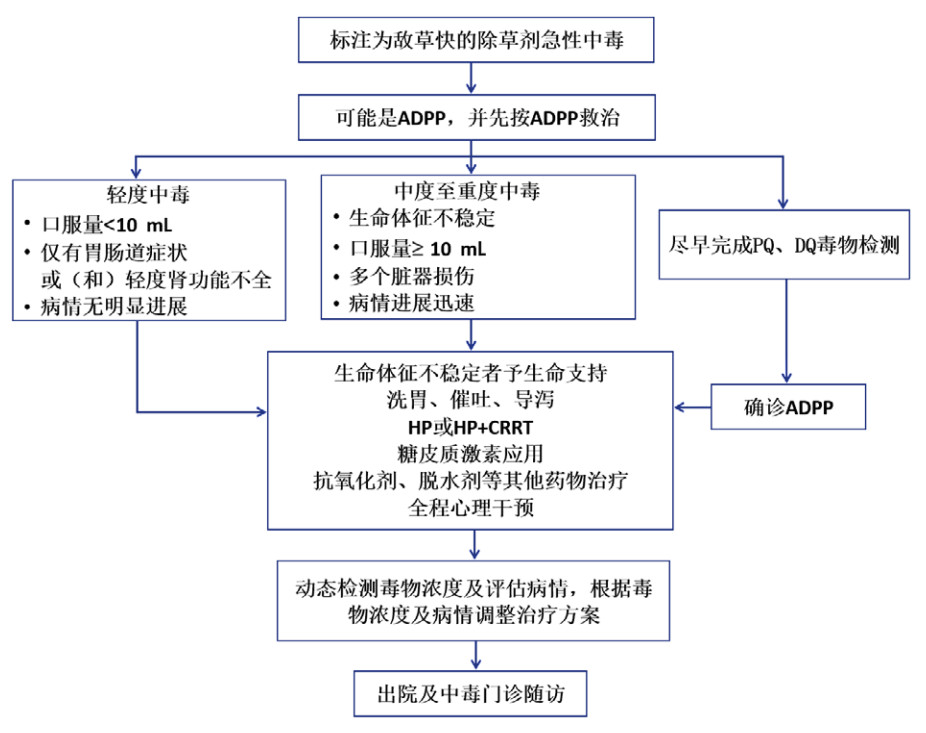
一般认为,标注为敌草快的中毒患者摄入1~12 g敌草快阳例子(即商品9.35~112.2 mL)、以急性肾损伤为主要表现的多个脏器功能不全或病情进展迅速的急性中毒患者为中度至重度中毒患者,其预后更差。轻症患者往往服毒量少,除胃肠道症状外,仍可能出现不同程度的肾功能不全。
4 急性敌草快混合百草枯中毒治疗ADPP患者治疗包括减少毒物吸收、促进毒物排出、药物应用和器官功能支持治疗。标注敌草快农药可能掺有少量百草枯造成混合中毒,本中心数据显示,ADPP中毒患者血浆敌草快浓度明显高于百草枯浓度,二者浓度比值可达5~20倍。对于口服标注为敌草快或百草枯的农药中毒患者,应先按照ADPP的经验性治疗原则处理,以敌草快中毒救治为主,尽早完成毒物浓度检测并根据检测结果及时调整治疗方案。中毒救治可遵循3“T”原则,即入院需想到敌草快混合百草枯中毒可能(Think of ADPP)、尽快完成毒物检测(Toxin assay)和中毒治疗(Therapy),其中中毒治疗包含3个内容,分别为早期积极治疗(Early aggressive therapy)、主要以治疗敌草快中毒为主(Main therapy)和检测浓度指导下的精准化治疗(Toxin-guided therapy)。ADPP中毒救治流程见图 1。
|
| 图 1 ADPP 中毒救治流程 |
|
|
经口摄入中毒患者应尽早采取措施减少毒物进一步吸收,在服毒后1 h内实施催吐和洗胃更为有效。洗胃完毕后予活性碳(成人约50~100 g)吸附,同时可联合导泻剂导泻,必要时全肠灌洗。皮肤等局部组织发生毒物暴露时,应尽早脱离接触源,脱去污染的衣物,并用清水及肥皂水反复清洗暴露部位减少经皮吸收。
4.2 促进毒物排出促进毒物排出是ADPP救治的重要环节,主要包括强化利尿和血液净化治疗。血液净化仍是ADPP救治的主要措施。百草枯和敌草快均为小分子、水溶性物质,理论上均可通过血液透析(hemodialysis, HD)和血液灌流(hemoperfusion, HP)清除。根据临床实践,HP对于百草枯和敌草快清除效果明显,优于其他血液净化方式,早期行HP治疗能有效降低患者病死率。回顾性分析显示,HP能明显降低血浆DQ浓度,下降幅度可达(42.9±21.1)%,提示早期HP清除效率高,短时间内毒素在体内可出现二次分布[38]。《急性百草枯中毒诊治专家共识》及《急性敌草快中毒诊断与治疗专家共识》中指出,早期HP治疗是联吡啶类除草剂中毒救治的首选血液净化方式,根据病情可重复实施[3-4]。HP联合CRRT比单用HP能够更好的清除体内炎症介质,改善患者预后。对中毒剂量较大或ADPP的患者,出现代谢性酸中毒、根据KDIGO标准评估以达到急性肾功能损伤分级I级或生命体征不稳定的中毒患者,条件允许时应第一时间予HP联合CRRT治疗[39]。有条件的机构应动态检测敌草快和百草枯浓度,为后续治疗方案的制订和精细化管理提供依据[40]。
4.3 药物治疗ADPP药物治疗同样重要,目前临床常用药物包括糖皮质激素、抗氧化剂、护胃肠、护肝药物等。
4.3.1 糖皮质激素糖皮质激素具有抗炎、抗氧化和非特异性免疫等作用。目前并不推荐糖皮质激素作为单纯性敌草快中毒的常规用药,而百草枯中毒早期应予激素治疗。为避免漏诊敌草快合并百草枯中毒而延误治疗时机,临床上可在早期按混合中毒经验性使用糖皮质激素。重度中毒患者入院可考虑经验性应用甲泼尼龙500 mg静滴,轻症患者可予甲泼尼龙40~80 mg。根据毒物检测是否检出百草枯及其血浆浓度水平及时停用或调整激素用量。目前对于糖皮质激素疗效需进一步研究。
4.3.2 抗氧化剂抗氧化剂在一定程度上可清除氧自由基,减轻氧化应激反应。临床常用的抗氧化剂包括维生素C、还原型谷胱甘肽、N-乙酰半胱氨酸等,目前相关临床证据尚不充分,抗氧化剂最多作为综合治疗的一部分,可根据临床情况合理使用或联合应用。
4.4 器官功能支持与对症治疗敌草快和百草枯均可累及中枢神经系统,尤其在大剂量敌草快中毒患者中更为常见。因此,当出现烦躁不安、谵妄、嗜睡、昏迷、抽搐等神经系统损伤症状时应积极脱水降颅压,大剂量中毒患者应当预防性应用脱水降颅压药物;促进神经功能恢复药物可能有助于改善神经系统损伤。根据患者神志、神经系统评分和损伤指标、影像学动态评估患者神经系统功能情况调整治疗方案。部分患者脑水肿可逆,笔者中心救治一例ADPP患者出现抽搐、昏迷、气管插管状态后经积极治疗脑水肿改善,神志恢复,脱机拔管后康复出院。呼吸支持方面,中毒患者不推荐主动氧疗,氧疗可能加重敌草快和百草枯中毒机体氧化应激损伤;当动脉血氧分压 < 40 mmHg(1 mmHg=0.133 kPa)或患者出现急性呼吸窘迫综合征时可予吸氧治疗[3],必要时予无创或有创通气支持治疗。口服中毒患者常伴有口腔黏膜及食道损伤,应常规予抑制胃酸、保护胃黏膜治疗。肝脏功能受损时可使用护肝药物。同时加强营养支持,保证患者能量所需。当出现感染高风险可予抗菌药物预防感染。
5 全程心理干预积极与患者沟通,理解患者心理与行为反应,帮助患者正确认识中毒事件,可采取访谈或认知行为疗法等进行针对性的心理干预措施。关心患者并指导家属正确对待中毒事件,协同参与患者护理与康复过程。出院患者定期心理随访,将心理干预贯穿治疗全周期。
6 小结随着敌草快的广泛应用,ADPP患者日益增多,混合中毒较单一中毒患者病情更为严重,病死率更高。临床接诊敌草快中毒患者时,应高度警惕合并百草枯中毒的可能性,遵循“3T”救治原则,应先按照ADPP经验性治疗,尽早完成毒物浓度检测,及时调整治疗方案。本诊疗方案基于目前最新文献及临床经验提出,是首个针对混合中毒的诊疗方案。鉴于目前对急性敌草快混合百草枯中毒认识的不全面和混合中毒相关数据的缺乏,本方案难免存在不足,部分内容有待商榷。本方案将根据以后研究进展进一步的更新完善。
利益冲突 所有作者声明无利益冲突
| [1] | Li N, Huang Y, Yi Y, et al. Analysis of abnormal expression of signaling pathways in PQ-induced acute lung injury in SD rats based on RNA-seq technology[J]. Inhal Toxicol, 2024, 36(1): 1-12. DOI:10.1080/08958378.2023.2300373 |
| [2] | Guo HH, Li L, Gao LN. Paraquat and diquat: recent updates on their pretreatment and analysis methods since 2010 in biological samples[J]. Molecules, 2023, 28(2): 684. DOI:10.3390/molecules28020684 |
| [3] | 中国医师协会急诊医师分会. 急性百草枯中毒诊治专家共识(2022)[J]. 中华急诊医学杂志, 2022, 31(11): 1435-1444. DOI:10.3760/cma.j.issn.1671-0282.2022.11.001 |
| [4] | 急性敌草快中毒诊断与治疗专家共识组. 急性敌草快中毒诊断与治疗专家共识[J]. 中华急诊医学杂志, 2020, 29(10): 1282-1289. DOI:10.3760/cma.j.issn.1671-0282.2020.10.002 |
| [5] | 陈潇荣, 杜潇瀛, 叶欢乐, 等. 敌草快混合百草枯中毒患者临床特点分析[J]. 中华急诊医学杂志, 2023, 32(2): 203-209. DOI:10.3760/cma.j.issn.1671-0282.2023.02.013 |
| [6] | Dinis-Oliveira RJ, Duarte JA, Sánchez-Navarro A, et al. Paraquat poisonings: mechanisms of lung toxicity, clinical features, and treatment[J]. Crit Rev Toxicol, 2008, 38(1): 13-71. DOI:10.1080/10408440701669959 |
| [7] | 韦雄盛, 赖安宁. 急性百草枯中毒机制及治疗现状[J]. 右江民族医学院学报, 2016, 38(1): 109-111. DOI:10.3969/j.issn.1001-5817.2016.01.039 |
| [8] | Magalhães N, Carvalho F, Dinis-Oliveira RJ. Human and experimental toxicology of diquat poisoning: Toxicokinetics, mechanisms of toxicity, clinical features, and treatment[J]. Hum Exp Toxicol, 2018, 37(11): 1131-1160. DOI:10.1177/0960327118765330 |
| [9] | Ameno K, Fuke C, Shirakawa Y, et al. Different distribution of paraquat and diquat in human poisoning cases after ingestion of a combined herbicide[J]. Arch Toxicol, 1994, 68(2): 134-137. DOI:10.1007/s002040050046 |
| [10] | 蒲艳, 钟加菊, 彭建明, 等. 敌草快合并百草枯中毒的诊治体会[J]. 中国中西医结合急救杂志, 2022, 29(6): 737-739. DOI:10.3969/j.issn.1008-9691.2022.06.021 |
| [11] | Tang H, Chen XR, Xia NZ, et al. Analysis of clinical characteristics and factors of central nervous system damage caused by acute bipyridine herbicide poisoning[J]. iScience, 2025, 28(8): 112851. DOI:10.1016/j.isci.2025.112851 |
| [12] | 洪广亮, 卢中秋. 百草枯急性中毒机制及治疗研究现状[J]. 中国急救复苏与灾害医学杂志, 2011, 6(8): 748-750. DOI:10.3969/j.issn.1673-6966.2011.08.026 |
| [13] | Valavanidis A, Vlahogianni T, Dassenakis M, et al. Molecular biomarkers of oxidative stress in aquatic organisms in relation to toxic environmental pollutants[J]. Ecotoxicol Environ Saf, 2006, 64(2): 178-189. DOI:10.1016/j.ecoenv.2005.03.013 |
| [14] | Abdollahi M, Ranjbar A, Shadnia S, et al. Pesticides and oxidative stress: a review[J]. Med Sci Monit, 2004, 10(6): RA141-RA147. |
| [15] | Chen JX, Su YL, Lin F, et al. Effect of paraquat on cytotoxicity involved in oxidative stress and inflammatory reaction: a review of mechanisms and ecological implications[J]. Ecotoxicol Environ Saf, 2021, 224: 112711. DOI:10.1016/j.ecoenv.2021.112711 |
| [16] | Mohamed F, Buckley NA, Jayamanne S, et al. Kidney damage biomarkers detect acute kidney injury but only functional markers predict mortality after paraquat ingestion[J]. Toxicol Lett, 2015, 237(2): 140-150. DOI:10.1016/j.toxlet.2015.06.008 |
| [17] | 陈燕珍, 韩文文, 李小林, 等. 姜黄素对百草枯中毒肾脏炎症损伤的干预研究[J]. 浙江医学, 2017, 39(3) 160-164, 169, 238. |
| [18] | Wu YZ, Cui SQ, Wang WJ, et al. Kidney and lung injury in rats following acute diquat exposure[J]. Exp Ther Med, 2022, 23(4): 275. DOI:10.3892/etm.2022.11201 |
| [19] | Singh M, Murthy V, Ramassamy C. Neuroprotective mechanisms of the standardized extract of Bacopa monniera in a paraquat/diquat-mediated acute toxicity[J]. Neurochem Int, 2013, 62(5): 530-539. DOI:10.1016/j.neuint.2013.01.030 |
| [20] | Nisar R, Hanson PS, He L, et al. Diquat causes caspase-independent cell death in SH-SY5Y cells by production of ROS independently of mitochondria[J]. Arch Toxicol, 2015, 89(10): 1811-1825. DOI:10.1007/s00204-015-1453-5 |
| [21] | Vanholder R, Colardyn F, De Reuck J, et al. Diquat intoxication: report of two cases and review of the literature[J]. Am J Med, 1981, 70(6): 1267-1271. DOI:10.1016/0002-9343(81)90836-6 |
| [22] | Li Y, Wang M, Gao YX, et al. Abnormal pancreatic enzymes and their prognostic role after acute paraquat poisoning[J]. Sci Rep, 2015, 5: 17299. DOI:10.1038/srep17299 |
| [23] | Xia ZQ, Liu WJ, Liu L. Clinical and pathological characteristics of diquat poisoning-related acute kidney injury[J]. Ren Fail, 2023, 45(2): 2283590. DOI:10.1080/0886022X.2023.2283590 |
| [24] | 桂久玖, 李柯, 叶健萍, 等. 敌草快混合百草枯中毒患者急性肾损伤的临床特点及危险因素分析[J]. 中华急诊医学杂志, 2025, 34(3): 350-358. DOI:10.3760/cma.j.issn.1671-0282.2025.03.011 |
| [25] | 孟娜, 孙艺青, 刘亮, 等. 急性敌草快中毒86例临床分析[J]. 中华危重病急救医学, 2022, 34(3): 301-305. DOI:10.3760/cma.j.cn121430-20220128-00105 |
| [26] | 吴雨璇, 张劲松, 乔莉, 等. 43例成份标注为敌草快的除草剂急性中毒临床观察[J]. 中华急诊医学杂志, 2019, 28(10): 1287-1291. DOI:10.3760/cma.j.issn.1671-0282.2019.10.021 |
| [27] | 詹峰, 宋维. 常见除草剂急性中毒: 共性与差异性[J]. 中华急诊医学杂志, 2020, 29(12): 1515-1519. DOI:10.3760/cma.j.issn.1671-0282.2020.12.003 |
| [28] | Yu GC, Jian TZ, Cui SQ, et al. Acute diquat poisoning resulting in toxic encephalopathy: a report of three cases[J]. Clin Toxicol, 2022, 60(5): 647-650. DOI:10.1080/15563650.2021.2013495 |
| [29] | Xing JH, Chu Z, Han DF, et al. Lethal diquat poisoning manifesting as central pontine myelinolysis and acute kidney injury: a case report and literature review[J]. J Int Med Res, 2020, 48(7): 0300060520943824. DOI:10.1177/0300060520943824 |
| [30] | 黄明榕, 唐亚慧, 吴莉娜, 等. 敌草快混合百草枯中毒的急救与护理[J]. 中国中西医结合急救杂志, 2024, 31(4): 478-481. DOI:10.3969/j.issn.1008-9691.2024.04.019 |
| [31] | Tao XG, Yu GC, Guo W, et al. Esophagitis dissecans superficialis associated with acute transoral paraquat poisoning: Clinical study of 15 cases[J]. Sci Prog, 2021, 104(2): 00368504211019647. DOI:10.1177/00368504211019647 |
| [32] | Sukumar CA, Shanbhag V, Shastry AB. Paraquat: the poison potion[J]. Indian J Crit Care Med, 2019, 23(Suppl 4): S263-s266. DOI:10.5005/jp-journals-10071-23306 |
| [33] | 孙宝迪, 袁雪丰, 聂时南. 临床需警惕与敌草快中毒伴随的百草枯中毒(附二例报告)[J]. 临床误诊误治, 2018, 31(4): 64-66. DOI:10.3969/j.issn.1002-3429.2018.04.020 |
| [34] | Subbiah R, Tiwari RR. The herbicide paraquat-induced molecular mechanisms in the development of acute lung injury and lung fibrosis[J]. Crit Rev Toxicol, 2021, 51(1): 36-64. DOI:10.1080/10408444.2020.1864721 |
| [35] | 王猛, 张曦木. 敌草快中毒致急性呼吸窘迫综合征2例[J]. 中华劳动卫生职业病杂志, 2024, 42(4): 288-292. DOI:10.3760/cma.j.cn121094-20230509-00163 |
| [36] | Pereyra KV, Schwarz KG, Andrade DC, et al. Paraquat herbicide diminishes chemoreflex sensitivity, induces cardiac autonomic imbalance and impair cardiac function in rats[J]. Am J Physiol Heart Circ Physiol, 2021, 320(4): H1498-H1509. DOI:10.1152/ajpheart.00710.2020 |
| [37] | Fukushima H, Watanabe T, Asai H, et al. Out-of-hospital cardiac arrest caused by acute intoxication[J]. Chudoku Kenkyu, 2010, 23(1): 41-46. |
| [38] | 孟娜, 孙艺青, 董艳玲, 等. 敌草快的人体毒代动力学及血液灌流疗效评估[J]. 中华急诊医学杂志, 2020, 29(11): 1403-1410. DOI:10.3760/cma.j.issn.1671-0282.2020.11.005 |
| [39] | 中华医学会急诊医学分会, 中国医疗保健国际交流促进会急诊医学分会, 中国医师协会急救复苏和灾难医学专业委员会, 等. 急性中毒中血液灌流应用急诊专家共识[J]. 中华急诊医学杂志, 2025, 34(11): 1500-1508. DOI:10.3760/cma.j.cn114656-20250925-00682 |
| [40] | Hu LF, Hong GL, Ma JS, et al. Clearance rate and BP-ANN model in paraquat poisoned patients treated with hemoperfusion[J]. Biomed Res Int, 2015, 2015: 298253. DOI:10.1155/2015/298253 |
 2026, Vol. 35
2026, Vol. 35